Про холестерин
Правильное научное именование этого вещества – "холестерол" (окончание "-ол" указывает на принадлежность к спиртам). Однако в русскоязычной литературе больше прижился термин холестерин. Холестерин является стероидом, который находится в каждой клетке тела и в плазме. Холестерин - это важная составляющая в структуре оболочки каждой клетки, он обеспечивает их стабильность и текучесть мембран, благодаря ей клетки могут менять свою конфигурацию.
Холестерин - это структурная основа для всех стероидных гормонов в теле, включая надпочечники, половые гормоны и витамин D.
Миелиновые оболочки нервных волокон, благодаря которым происходит беспрепятственная передача неравного импульса по нервному волокну, построены из холестерина и фосфолипидов.
Откуда берётся холестерин?
- синтеза печенью и другими органами,
- из пищи
Печень, кишечник и кожа производят около 75-80% холестерина тела. И лишь 20-25% мы получаем с пищей.
Связь между холестерином и сердечно-сосудистым заболеванием широко известна.
Холестерин, в его неокисленной форме, имеет свободный радикал нейтрализующие свойства и функции такие же, как естественные защитники клеточной мембраны. Это защищает клетки от рака, и от действия свободных радикалов, которые вызывают болезни.
Таким образом, низкие уровни холестерина представляют повышенный риск для оксидантного стресса. В окисленном же виде холестерин может действовать как ПРОоксидант, и производитель свободного радикала, усугубляя оксида танцы стресс и риск развития атеросклероза.
Характеристика липопротеинов в зависимости от размеров и плотности и их лабораторные маркеры.
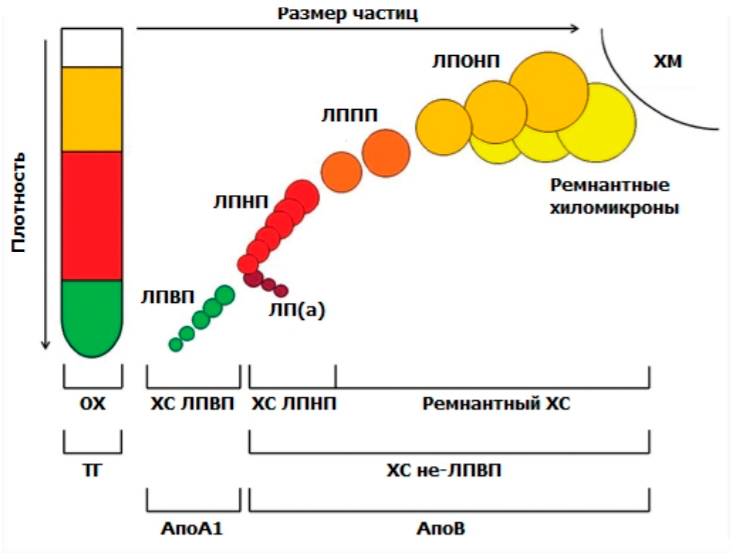
Источник: Langlois, Michel R., et al. "Quantifying atherogenic lipoproteins: current and future challenges in the era of personalized medicine and very low concentrations of LDL cholesterol. A consensus statement from EAS and EFLM." Clinical chemistry 64.7 (2018): 1006-1033.
Ниже мы разберём эту картинку. Опираясь на изображение, вам будет легче понять описание.
Общий холестерин включает весь холестерин, теле, т.е. в холестерине-ЛПНП, холестерине ЛПВП и триглицеридах, который является оценкой холестерина низкой плотности.
Холестерин общий – используется для индивидуальной оценки кардиориска, показатель рекомендуется применять в сочетании с измерением уровня холестерина ЛПВП и в комплексе с другими факторами
Триглицериды – это основная форма хранения жиров у человека, которая составляет примерно 60-85% жировой ткани. В нормальных концентрациях триглицериды очень важны, так как они входят в состав мембран и являются основным источником энергии.
Холестерин ЛПВП – «антиатерогенная» фракция холестерина, «полезный холестерин». Низкое значение этой фракции холестерина при оценке кардиориска рассматривается как неблагоприятный фактор. ЛПВП транспортирует холестерин от периферических тканей и стенок сосуда к печени.
Холестерин ЛПНП–атерогенная фракция холестерина в крови. ЛПНП транспортирует холестерин и другие жирные кислоты от печени до периферических тканей для внедрения и метаболизма клетками.
.png)
Холестерин не-ЛПВП – весь холестерин, за вычетом холестерина ЛПВП (это весь холестерин атерогенных фракций: липопротеидов низкой, очень низкой и промежуточной плотности – ЛПНП, ЛПОНП, ЛППП, ЛП(а)).
Холестерин ЛПОНП – холестерин липопротеинов очень низкой плотности – частиц, обогащенных триглицеридами. В оценке кардиориска высокий уровень указывает на повышенный риск.
Липопротеины - это белково (протеин)-жировой (липид) комплекс.
Аполипопротеины являются БЕЛКОВЫМ компонентом этих липопротеиновых комплексов.
Липопротеин (а) (ЛП(а)) – атерогенные частицы, сходные с ЛПНП. Высокий уровень может свидетельствовать о наследственном нарушении липидного обмена.
Аполипопротеин А1 (апоА1) – белок, входящий в состав липопротеинов ВЫСОКОЙ плотности. Как и при интерпретации результатов ХС ЛПВП, низкое значение апоА1 указывает на высокий кардиориск.
Аполипопротеин В (апоВ) – белок, связанный с липопротеинами НИЗКОЙ, ПРОМЕЖУТОЧНОЙ, ОЧЕНЬ НИЗКОЙ ПЛОТНОСТИ и ЛП(а). Высокая концентрация этого белка указывает на повышение количества частиц, которые содержат атерогенный холестерин, и может рассматриваться как очень важный фактор кардиориска.
Хиломикроны ремнантные - класс липопротеинов, образующихся в тонком кишечнике в процессе всасывания липидов из пищи. Это самые большие из липопротеинов (см картинку). Хиломикроны синтезируются клетками кишечника и секретируются в лимфатические сосуды, после чего попадают в кровь.
Обратите внимание, что тесты липидного профиля стоит производить строго натощак после 12 часового голода.
Единицы измерения можно перевести следующим образом: мг/дл х 0,0113 => ммоль/л.
Общий холестерин:
- < 200 мг/дл (5,2 ммоль/л) - желательно
- от 200 до 239 мг/дл (от 5,2 до 6,1 ммоль/л) погранично высокий
- > 239 мг/дл (6,1 ммоль/л) - высокий
В неокисленном виде холестерин защищает мембраны клеток от окисления и разрушения. Он является маркером оценки сердечно-сосудистых рисков, но для более достоверной оценки я рекомендую смотреть липидныйный профиль. Повышенный холестерин может говорить о снижении функции щитовидной железы или надпочечников, о нарушении желчеоттока.
Только 20-25% холестерина мы получаем с едой и 75-80% организм синтезирует самостоятельно, поэтому не стоит считать яичные желтки, при работе с высоким холестерином.
Пониженный уровень холестерина (<3,9 ммоль/л) ассоциирован с гиперфункцией щитовидной железы, длительным стрессом, окислительным стрессом, заболеваниями желчного пузыря.
Триглицериды
Триглицериды - это липиды (жир) крови. Норма натощак составляет <1,7 ммоль/л (<150 мг/дл). Оптимальный уровень - <1,0 ммоль/л.
Высокий уровень триглицеридов, является компонентом метаболического синдрома, а также маркером злоупотребления быстрыми углеводами и/или фруктозой. Ещё нередко встречается при первичном гипотиреозе, вторичном (центральном) гипотиреозе, дисфункции коры надпочеников.
Значительное повышение (>5,6 ммоль/л (> 500 мг/дл) связано с риском панкреатита и плохим усвоением жиров.
ЛПВП (HDL)
Знаменит как «хороший» холестерин. Высокий уровень ЛПВП помогает очистить кровь от «плохого» холестерина (ЛПНП) и снизить риск ASCVD ( Atherosclerotic Cardiovascular Disease - сердечно-сосудистые заболевания, ассоциированные с атеросклерозом).
Понижение ЛПВП связано с окислительным стрессом, жировым гепатозом, малоподвижным образом жизни, низким уровнем употребления омега 3 жирных кислот.
Низким обычно считают уровень:
- Женщины: <50 мг/дл (1,30 ммоль/л)
- Мужчины: <40 мг/дл (1,03 ммоль/л)
ЛПНП (LDL)
Этот показатель указывает на больший риск развития ASCVD. Является основой для синтеза витамина Д, половых гормонов. Повышение ЛПНП связано с окислительным стрессом, жировым гепатозом, злоупотреблением рафинированных углеводов, острым стрессом, хронической анемией, артритом. Уровни ЛПНП можно снизить путем изменения образа жизни и/или приема лекарств.
- < 100 мг/дл (2,6 ммоль/л) - оптимально
- от 100 до 129 мг/дл (от 2,6 до 3,3 ммоль/л) - почти оптимально
- 130–159 мг/дл (3,4–4,1 ммоль/л) - гранично высокий
- от 160 до 189 мг/дл (от 4,1 до 4,9 ммоль/л) высокий
- > 189 мг/дл (4,9 ммоль/л) - очень высокий
Соотношение холестерин/ЛПВП
Это соотношение важно для определения риска ASCVD. Его получают путем деления общего холестерина на холестерин ЛПВП. Желательное соотношение ниже 5; оптимальное соотношение - 3,5.
ЛПОНП (VLDL)
Холестерин липопротеинов очень низкой плотности – частиц, обогащенных триглицеридами. Их относят к высокоатерогенным липопротеидам, участвующим в механизме образования атеросклеротических бляшек.
Высокий ЛПОНП (>0,8 ммоль/л) коррелирует со значениями триглицеридов более 1,7 ммоль/л и возможным метаболическим синдромом.
Аполипопротеин А1 (апоА1) (α-Apolipoprotein; Apo A1; Апо А1)
Это белок, входящий в состав липопротеинов высокой плотности. Как и при интерпретации результатов ХС ЛПВП, низкое значение апоА1 указывает на высокий кардиориск.
Оптимальные значения:
- мужчины >115 мг/дл;
- женщины >125 мг/дл
Понижение ассоциировано с сахарным диабетом, воспалением, ожирением.
Аполипопротеин В (апоВ) (Apo-B; Apolipoprotein B; β-Apolipoprotein)
Этот белок связан с липопротеинами низкой и очень низкой плотности. Высокая концентрация этого белка указывает на повышение количества частиц, которые содержат атерогенный холестерин, и может рассматриваться как независимый фактор кардиориска.
Оптимальные значения:
- < 8 мг/дл - низкий риск
- 80-119 мг/дл - умеренный риск
- > 20 мг/дл - высокий риск
Повышение ассоциировано с метаболическим синдромом, сахарным диабетом, гипотиреозом, высоким потреблением жиров.
Соотношение апоВ/апоА1
Оптимальные значения:
- Мужчины <0,29, женщины <0,25 - низкий риск
- Мужчины 0,29-1,3, женщины 0,25-1,0 - умеренный риск
- Мужчины >1,3, женщины >1 - высокий риск
На данный момент измерение апоА1, апоВ и их соотношение являются более точными маркерами атеросклероза и сердечно-сосудистых заболеваний.
Липопротеин (а) (LP-a)
Уровень ЛП(а) в крови определяется преимущественно генетическими факторами, поэтому он считается важным признаком риска раннего развития сердечно-сосудистых заболеваний.
Повышенная концентрация ЛП(а), не зависимо от уровня холестерина ЛПНП, является достоверным ранним маркером риска развития сердечно-сосудистых заболеваний. При этом концентрация ЛП(а) снижается препаратами нового поколения, разработанными для лечения наследственных гиперхолестеринемий - ингибиторами PCSK9.
Оптимальные значения:
- < 75 нмоль/л - низкий риск
- ⩾ 75 нмоль/л - высокий риск
Сосредотачиваться лишь на снижении употребления источников холестерина с пищей нецелесообразно.
Со стороны питания стоит обратить больше внимания на количество углеводов: рафинированных (очищенных) углеводов, крахмала и других сахарах. С точки зрения жиров целесообразно категорически исключить, или для начала хотя бы значимо минимизировать, трансжиры, которые более вероятно, вызовут увеличение общего холестерина.
Самый большой эффект на снижение уровней холестерина сыворотки оказывает исключение таких причин, как:
- чрезмерное потребление углеводов
- курение
- сидячий образ жизни
- некомпенсированные заболевания эндокринных органов (сахарный диабет, гипотиреоз, субклиническая дисфункция надпочечников)
- дисфункция в работе печени и желчного пузыря/застой